
Молочная железа
Молочная железа — орган простой и сложный одновременно.Структура и размер железы меняются в течение всей жизни, и в зависимости от этого разные инструментальные методы обследования становятся более актуальными и информативными. Рак молочной железы остаётся на первом месте среди онкологических заболеваний у женщин, и наша задача — его раннее выявление, хотя намного важнее заниматься его профилактикой.

Возраст: чем человек старше, тем его клетки менее стабильны и более склонны к поломке.
Наследственность: генетика не только передает черты лица и характера наших предков, но и их «слабые точки».
Рак молочной железы в анамнезе повышает риски и ухудшает прогноз.
Доброкачественные заболевания молочной железы создают фон в тканях для ухудшения ситуации.
Ожирение: даже если не рассматривать вред для организма в целом, избыточные жировые отложения повышают в молочной железе уровень эстрогенов и провоцируют неконтролируемое деление клеток.

- Отсутствие родов.
- Поздние роды (все, что после 25 лет).
- Аборты и выкидыши (гормональные срывы).
- Отсутствие грудного вскармливания (ткань молочной железы не выполняет своего предназначения).
- Алкоголь (калории).
- Малоподвижный образ жизни.
- Травма молочной железы.
- Неудовлетворенность жизнью (депрессивные состояния).
- Высококалорийная, рафинированная пища является питанием не только для Вас, но и для патологических тканей.
- Бюстгальтеры: это актуально, лишь когда он неправильно подобран и травмирует ткани молочной железы.
- Ночная работа провоцирует сбой циркадных ритмов, отчего нарушается выработка гормонов, снижается иммунитет.
- Самой распространенной жалобой является болезненность молочных желез во второй фазе цикла (сразу после овуляции или немного позже) — классическая жалоба при фиброзно-кистозной мастопатии.
- Жалобу на локальную болезненность железы вне цикла необходимо дифференцировать с узловой патологией, болями в спине (межреберная невралгия); требуется исключение кардиологических болей (актуально только для левой молочной железы).
- Диффузная болезненность желез с двух сторон вне цикла может быть связана с приемом лекарственных средств, с некоторыми гинекологическими или эндокринологическими состояниями. Болезненные ощущения могут быть обусловлены и такими немаловажными причинами, как мнительность, внушаемость, депрессивные состояния.
- Изменение размера, выбухание контуров
- Деформация контура железы; втяжение; симптом площадки
- Покраснение, отек кожи; симптом лимонной корки
- Изменения внешнего вида соска, его втянутость
- Кровянистые выделения из соска
- Изъязвление соска
Как проводить самостоятельный осмотр молочной железы?
Оцениваем внешний вид молочных желез, их симметрию
(если есть асимметрия, то пациентка знает об этом с подросткового возраста).
Поднять руки вверх (тем самым железа натягивается на грудную клетку, и легче увидеть, где есть изменения), и визуально оцениваем соски, кожу, наличие выбуханий или втяжений.
- Симптом площадки — фиксация ткани опухоли к коже.
- Утолщение кожи — отек за счет воспаления или метастазов, ухудшающих лимфоотток.
- Изъязвление соска
- Кровянистые выделения из соска — внутрипротоковые разрастания.
- Выбухание — плюс-ткань (опухоль).
- Самообследование — 1 раз в месяц, сразу после менструации.
- УЗИ — 1 раз в год, при необходимости чаще.
- Маммография для здоровых женщин с 40 до 75 лет — 1 раз в 2 года*.
- Маммография для женщин с дисгормональными заболеваниями и факторами риска: от 35 до 50 лет — 1 раз в 2 года, старше 50 лет — 1 раз в год**.
- Маммография для женщин, планирующих ЭКО, — с 35 лет при выявленной патологии на УЗИ***.
- CESM — женщинам для углубленного контроля за молочными железами; при дифференциальной диагностике; женщинам с факторами риска и доброкачественными заболеваниями молочных желез. При отсутствии зон накопления — 1 раз в 3 года.
- МРТ с контрастом — женщинам с имплантатами или аллергией на йодосодержащий контраст для дообследования.
* Приказ Министерства здравоохранения Российской Федерации от 13 марта 2019 г. № 124н «Об утверждении порядка проведения профилактического медицинского осмотра и диспансеризации определенных групп взрослого населения».
** Приказ Министерства здравоохранения Российской Федерации от 1 ноября 2012 г. № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство и гинекология» (за исключением использования вспомогательных репродуктивных технологий)».
*** Приказ Министерства здравоохранения Российской Федерации от 30 августа 2012 г. № 107н «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению».
Маммография — метод, основанный на «фотографировании» тканей. Одинаковые стандартные проекции позволяют проводить это исследование с определенной периодичностью (1 раз в 1−2−3 года) и сравнивать снимки. Структура тканей и однотипность картинки как раз и дают врачу-рентгенологу информацию о стабильности ситуации или о наличии патологии в молочной железе. Метод используют по показаниям с учетом разрешенных годовых доз рентгеновской нагрузки.
В последние годы женщины меньше кормят грудью, что приводит к сохранению большого количества железистой ткани. Данная ткань плохо пропускает рентгеновские лучи, поэтому информативность маммографии снижается, что ухудшает раннюю диагностику.
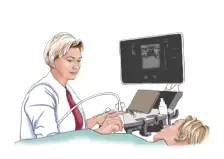
УЗИ покажет врачу, правильно ли развиты все анатомические структуры органа и нет ли каких-либо нарушений. Легко увидеть, если внутри тканей вдруг появилось дополнительное образование, которое нарушает архитектонику тканей. В зави- симости от этих изменений можно поставить предположитель- ный диагноз и определиться, что это — минус-ткань (киста) или плюс-ткань (опухоль).
УЗИ — абсолютно безопасный метод, поэтому часто используется с целью динамического контроля за лечением, но УЗИ не входит в скрининговые методы обследования молочных желез из-за высокой зависимости от человеческого фактора (оператора, проводящего исследование).
Это скрининговое исследование молочных желез для абсолютно здоровых женщин. Отличается от простой маммографии тем, что снимки проводятся через каждые 2−5 мм, что позволяет снизить пропуски патологических образований при плотных молочных железах.
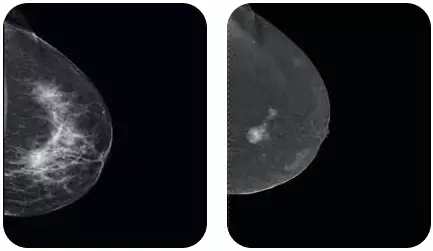
CESM — персонализированная диагностика молочных желез — дает возможность посмотреть вглубь тканей, оценить активность деления клеток. Это метод, как и все современные методики, основан на внутривенном введении контрастного вещества (йодосодержащего) и последующем проведении маммографического исследования. Специалист получает рентгеновские простые и рекомбинированные снимки: на первых видны плотности, нарушения архитектоники и микрокальцинаты, а на рекомбинированных — участки активного кровоснабжения, что, увы, указывает на патологию и активный рост измененных тканей.
Фиброзно-кистозная мастопатия — самый распространенный диагноз в маммологии. Это доброкачественное изменение в молочной железе разной степени выраженности, которое проявляется болезненностью, образованием уплотнений, отечностью тканей. Наиболее естественный способ лечения фиброзно-кистозной мастопатии — беременность и длительная лактация (не менее 4 месяцев). Главная причина мастопатии — это стресс и, как следствие, гормональный дисбаланс.
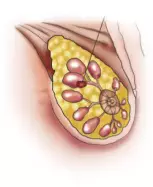
Фиброаденома
(доброкачественная опухоль) не является 100%-ным показанием к хирургическому лечению. При выявлении данной опухоли необходима полная диагностика и выбор тактики ведения совместно с лечащим врачом.
Есть несколько вариантов:
- хирургическое удаление;
- заморозка (криоабляция) опухоли;
- наблюдение.
Если на фоне беременности опухоль начинает расти, то удаление ее под местным наркозом не навредит ребенку.
Кисты - это несвоевременная активность тканей молочной железы. До беременности ткань в норме должна быть неактивной, но вследствие различных гормональных факторов секреция отдельных альвеол молочной железы повышается. Однако вне периода лактации этот секрет скапливается внутри альвеолы, раздувая ее, как шарик, наполненный водой. Киста очень редко связана с онкологическим процессом. В 99% случаев основной причиной ее образования являются... НЕРВЫ! Стресс приводит к повышению уровня кортизола, что способствует повышению уровня пролактина, который в свою очередь стимулирует секрецию в клетках молочной железы. А поскольку вне периода лактации не работает механизм выдавливания этого секрета из альвеолы и протока, то он, скапливаясь, и образует кисту (это только во время лактации появится гормон окситоцин, который будет сокращать миоциты и продвигать секрет).
Кисты не оперируют — их можно наблюдать или, при необходимости, пунктировать, что позволяет санировать кисту полностью.
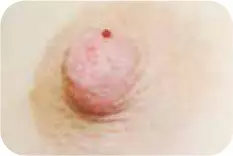
Внутрипротоковые разрастания:
очень незначительная по размерам патология, поэтому ее трудно выявить. Первый симптом — кровянистые выделения из соска.
Из-за того что опухоль очень маленькая, ее нельзя выявить при ультразвуковом или маммографическом исследовании.
Диагностикой данной патологии является дуктография — введение контраста непосредственно через сосок в проток с патологическими выделениями.
Микрокальцинаты:
Это слово всегда пугает. Выявить их можно только при маммографии, поэтому это еще один повод ее сделать.
Микрокальцинаты различаются по форме и по прогнозу. Есть абсолютно безопасные, а есть, увы, без вариантов — демонстрирующие симптомы онкологии.
Перед тем как назначить лечение, необходимо найти основную причину заболевания — гиперэстрогенемия, гипопрогестеронемия или гиперпролактинемия. Однозначных и простых ответов нет — у каждого пациента может быть несколько причин.
Лечение назначается для улучшения качества жизни женщины, уменьшения отечности и пролиферативной активности тканей молочной железы, как следствие, для снижения онкологических рисков. К сожалению, никакие гарантии никто дать не сможет, поэтому ведущая роль в сохранении здоровья на долгие годы отводится регулярному обследованию.
Даже с учетом абсолютных факторов риска, у нас все равно есть шанс профилактики!
- Режим дня
- Сбалансированное питание
- Спорт
- Положительные эмоции
- Регулярное обследование молочных желез


