
Процедура ЭКО

Еще несколько десятилетий назад диагноз бесплодия звучал как приговор, но, благодаря развитию вспомогательных репродуктивных технологий, тысячи бесплодных пар получили шанс на счастливое родительство. Сегодня процедура ЭКО проводится во многих медицинских центрах и в России доступна каждой женщине, имеющей проблемы с зачатием ребенка, так как входит в перечень бесплатных услуг, реализуемых в рамках программы ОМС.
В статье мы расскажем, по каким показаниям проводится экстракорпоральное оплодотворение, как проходит подготовка и сама процедура ЭКО, кто имеет право на квоту и может получить услугу бесплатно.
В каких случаях показано проведение ЭКО?
Процедура ЭКО — это вспомогательная репродуктивная технология, которая используется при различных формах бесплодия и позволяет провести оплодотворение яйцеклетки вне организма женщины, то есть в искусственно созданных условиях.
Оценить необходимость и возможность проведения искусственного оплодотворения может только врач или консилиум врачей после комплексного обследование пары. Процедура ЭКО может быть назначена, если в ходе диагностики выявлены1:
- трубный фактор бесплодия (полная или частичная непроходимость маточных труб, их отсутствие);
- неэффективность искусственной инсеминации (процедуры по введению в цервикальный канал или матку женщины спермы партнера);
- низкий овариальный резерв;
- высокий риск развития генетических патологий и хромосомных аномалий у плода;
- отсутствие беременности на фоне терапевтического лечения в течение года.
Врач также учитывает возраст обоих партнеров, их вес, длительность бесплодия, частоту половых контактов и другие факторы1,2.
Кроме того, экстракорпоральное оплодотворение может быть использовано в программе с суррогатным материнством, при наличии сразу нескольких факторов бесплодия, нарушении репродуктивной функции у обоих партнеров, а также в тех случаях, когда установить причину отсутствия беременности не удается1–3.
Противопоказания к ЭКО
Как и любая другая медицинская манипуляция, ЭКО имеет ряд противопоказаний. Процедуру не проводят при следующих заболеваниях и состояниях3,4:
- психических и соматических патологиях, которые могут препятствовать нормальному течению беременности и рождению ребенка;
- аномалиях развития женских половых органов, делающих вынашивание ребенка невозможным;
- злокачественных новообразованиях любой локализации и стадии;
- доброкачественных опухолях матки и яичников, которые в зависимости от размеров могут быть удалены перед ЭКО.
Процедуру экстракорпорального оплодотворения могут отложить на более позднее время, если у женщины выявлен острый инфекционный процесс или обострение хронического заболевания3,4.
Как проходит подготовка к ЭКО?
Подготовка к процедуре ЭКО начинается с обследования партнеров. Перечень исследований у разных пар может отличаться в зависимости от причины бесплодия и особенностей здоровья женщины и мужчины. Как правило, в стандартную программу диагностики при подготовке к ЭКО входят1—4:
- осмотр гинеколога (для женщины)
- осмотр уролога-андролога (для мужчины);
- спермограмма;
- цитологическое исследование соскоба с шейки матки;
- УЗИ матки и придатков
- гистеросальпингография или ультразвуковая сонография;
- анализы на микрофлору, урогенитальные инфекции и ИППП;
- определение группы крови и резус-фактора;
- исследование свертывающей системы крови (коагулограмма);
- гормональные тесты;
- клинический и биохимический анализ крови;
- общий анализ мочи;
- консультация врача-генетика и других врачей по показаниям.
На подготовительном этапе проводится выбор протокола ЭКО и препаратов для гормональной стимуляции яичников, определяется необходимость выполнения интрацитоплазматической инъекции сперматозоида (ИКСИ) и использования биоматериала доноров3,4.
Этапы экстракорпорального оплодотворения
После комплексной диагностики пары с началом нового менструального цикла женщина вступает в протокол ЭКО. Процедура проводится в несколько этапов и включает гормональную стимуляцию яичников, пункцию фолликула, оплодотворение яйцеклетки, выращивание эмбрионов, перенос зародышей в матку, ведение беременности3,4.
Этап 1. Гормональная стимуляция яичников
Гормональные препараты назначаются женщине, чтобы стимулировать работу яичников и получить не менее 8–10 ооцитов, которые способны к оплодотворению. Стимуляция гормонами начинается на второй день менструального цикла и продолжается около двух недель. Перечень препаратов, схема приема и длительность курса гормональной терапии подбираются индивидуально3,4,5.
В период гормональной стимуляции женщина каждые четыре дня проходит ультразвуковое исследование органов малого таза. УЗИ проводится для того, чтобы контролировать процесс созревания фолликулов и при необходимости изменить схему терапии3,4.
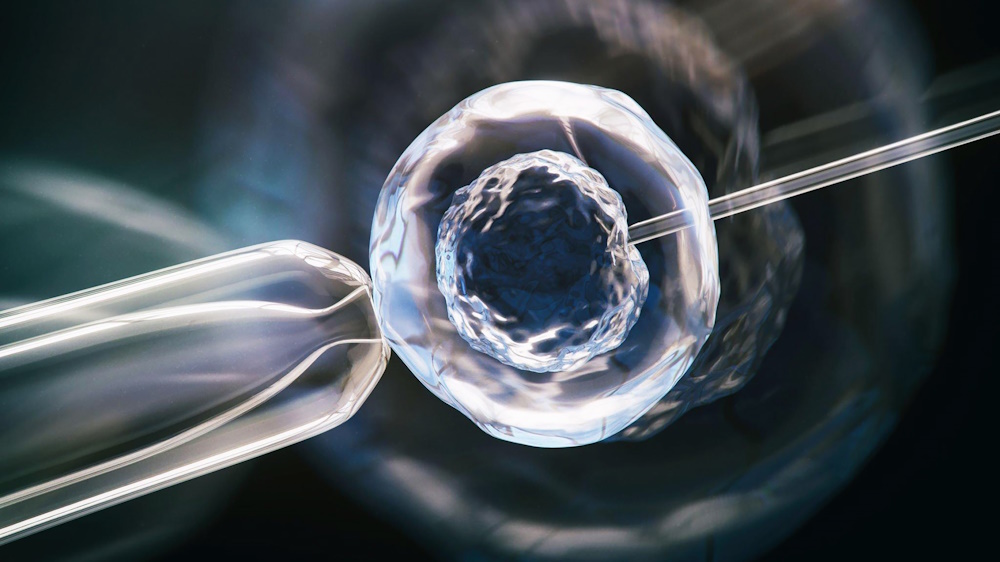
Этап 2. Пункция фолликула
После того, как яйцеклетки созреют, выполняется трансвагинальная пункция фолликулов — малоинвазивное вмешательство, направленное на получение зрелых яйцеклеток из яичников. Процедура проводится под кратковременной общей анестезией и контролем УЗИ. С помощью тонкой иглы врач проникает в полость яичника и забирает несколько зрелых яйцеклеток3,4.
Длительность трансвагинальной пункции обычно не превышает получаса. После процедуры женщина некоторое время находится под наблюдением врачей, а затем может отправляться домой. В этот же день мужчина сдает семенную жидкость для экстракорпорального оплодотворения яйцеклеток в лаборатории3,4.
Этап 3. Поддержка лютеиновой фазы
Для повышения результативности ЭКО женщине назначается прием гестагенов для поддержки лютеиновой фазы цикла3,4.
В естественном менструальном цикле после овуляции желтое тело начинает синтезировать прогестерон, необходимый для подготовки эндометрия к имплантации эмбриона. После стимуляции суперовуляции при искусственном оплодотворении возникает дефект лютеиновой фазы, который необходимо корректировать экзогенным приемом гестагенов. Прием гестагенов способствует секреторной трансформации эндометрия и успешной имплантации3,4.
Этап 4. ЭКО и выращивание эмбрионов
Извлеченные в ходе трансвагинальной пункции яйцеклетки передают эмбриологам. Специалисты оценивают степень их зрелости, очищают и помещают в заранее подготовленную питательную среду. Далее яйцеклетки оплодотворяются в пробирке сперматозоидами партнера или донорским биоматериалом (в зависимости от выбранного протокола ЭКО). При соблюдении всех условий, как правило, оплодотворяется от 50% до 90% яйцеклеток3,4.
Оплодотворенные яйцеклетки начинают делиться, и на пятый день образуются два типа клеток — из одних будет формироваться плод, из других — плацента. После того, как выращенные эмбрионы достигают необходимого уровня развития, эмбриологи отбирают здоровые зародыши для переноса в полость матки3,4.
Эмбрионы могут быть подвергнуты криоконсервации — быстрой заморозке жидким азотом при температуре – 196 ℃. Криоконсервация позволяет сохранить жизнеспособных зародышей на практически неограниченный срок3,4.
Этап 5. Перенос эмбрионов
Процедура переноса эмбрионов в полость матки занимает всего несколько минут. Под контролем УЗИ врач с помощью катетера переносит эмбрионы с питательной средой в матку. После переноса женщина несколько часов находится под медицинским наблюдением, а затем отправляется домой3,4.
Этап 6. Ведение беременности
После процедуры ЭКО врачи наблюдают за развитием эмбрионов. В это время женщина проходит обследование (сдает анализы, проходит УЗИ). Как правило, в посттрансферном периоде назначается гормональная поддержка3,4.
По истечении двух недель после переноса женщине назначают исследование крови на уровень гормона ХГЧ. По его результатам (и результатам ультразвуковой диагностики) врачи делают заключение о наступлении беременности. Если ЭКО проходит успешно, женщина встает на учет и до родов находится под наблюдением акушера-гинеколога3,4,6.
ЭКО по ОМС: что входит в программу?
В России процедуру экстракорпорального оплодотворения можно пройти бесплатно по полису ОМС. На ЭКО в рамках обязательного медицинского страхования государство выделяет квоты, но их количество ограничено, поэтому, вероятнее всего, какое-то время придется подождать своей очереди. Срок ожидания зависит от ситуации в конкретном субъекте РФ и может составлять от одной недели до нескольких месяцев. В большинстве регионов он не превышает 3–6 месяцев3,4,6.
Обязательное медицинское страхование полностью покрывает расходы на ЭКО. Единственным условием является выбор клиники. Женщина должна пройти процедуру в медицинском учреждении, которое участвует в программе. В перечень бесплатных услуг входят3,4,6:
- подготовка к процедуре ЭКО (консультации врачей, лабораторная и инструментальная диагностика);
- гормональная стимуляция яичников;
- забор биоматериала для ЭКО;
- оплодотворение яйцеклеток и выращивание эмбрионов;
- перенос эмбрионов в полость матки.
Если возникает необходимость, то страховая компания дополнительно может взять на себя расходы на пункцию спермы при мужском факторе бесплодия и криоконсервацию биоматериала. Хранение и перевозка замороженных эмбрионов, использование донорского биоматериала и услуги суррогатной матери в ЭКО по ОМС не входят и оплачиваются женщиной самостоятельно3,4,6.
Кто имеет право на получение квоты?
Право на проведение ЭКО по полису ОМС имеет любая женщина, имеющая гражданство России, у которой подтвержден диагноз бесплодия. Единых ограничений по максимальному возрасту на получение квоты нет, регионы могут устанавливать свои рамки, но законом предполагается, что возможность проведения процедуры определяется врачом-репродуктологом на основании анамнеза пациентки. Пройти процедуру экстракорпорального оплодотворения по ОМС могут пары, которые не состоят в зарегистрированном браке, а также одинокие женщины. Одна квота дает право на прохождение одной процедуры ЭКО. Однако количество квот не ограничено, поэтому в случае неудачи, женщина может подать документы на получение новой квоты.

С угрозой выкидыша сталкиваются многие женщины, особенно в I триместре беременности, когда идет закладка всех органов и систем ребенка, а материнский организм адаптируется к происходящим изменениям. В этой статье рассказываем, чем может быть вызвана угроза прерывания беременности (УПБ), какие признаки могут сопровождать патологическое состояние и как болит живот, что делать в этом случае.

Ожирение — одна из проблем современности, которая связана с осложнениями со стороны сердечно-сосудистой системы, развитием сахарного диабета 2-го типа, эндокринными расстройствами и другими проблемами со здоровьем. В связи с этим крайне актуален поиск эффективных способов снижения и нормализации массы тела. Наиболее распространенная рекомендация при необходимости похудения — постоянный контроль и ограничение суточного калоража. Но такой подход удобен не для всех, поэтому постоянно исследуются альтернативные способы снижения веса. Одним из диетических протоколов, привлекающих внимание врачей в последние годы, стало интервальное голодание (ИГ), или питание, ограниченное по времени1.

Десятая акушерская неделя беременности завершает наиболее важный и значимый период гестации — эмбриогенез, в течение которого происходила закладка и формирование всех органов и систем ребенка. От того, насколько правильно протекало множество сложных процессов, зависит дальнейшее развитие малыша и исход беременности. Рассмотрим подробнее, что происходит с плодом на этом сроке и как себя чувствует беременная женщина.

Замершие, или неразвивающиеся, беременности (НБ) составляют значительную часть в структуре репродуктивных потерь, а их последствия негативно сказываются на здоровье и эмоциональном состоянии женщины. В статье рассказываем о возможных причинах замершей гестации, факторах риска, последствиях и врачебной тактике в отношении пациенток с НБ.








